Resumé
Diagnose
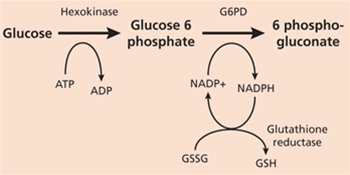
- G6PD mangel er en X bundet arvelig tilstand, som primært ses hos indvandrere (mænd) og som disponerer til hæmolytisk anæmi, såfremt erytrocytterne udsættes for visse fødevarer (favabønner) eller lægemidler som kan medføre oxidativt stress
- Diagnosen stilles ved blodprøve med påvisning af nedsat enzymaktivitet, som dog under en episode med kraftig hæmolyse (navnlig hvis der er givet blodtransfusion) kan være falsk negativ
Behandling
- Undgå lægemidler og fødevarer, som kan medføre hæmolytiske kriser
- Blodtransfusioner ved sværere hæmolysetilfælde
- Hæmolysen er selvlimiterende, men kan blive livstruende. Ophører når eksposition for det udløsende agens ophører
Henvisning
- Patienter med indvandrerbaggrund fra navnlig Mellemøsten, Afrika og Asien kan tilbydes udredning
- Eftersom sygdommen er X bundet ses den primært hos mænd, men i højendemiske områder kan allelfrekvensen være så hyppig, at også kvinder kan være afficerede