Resumé
Diagnose
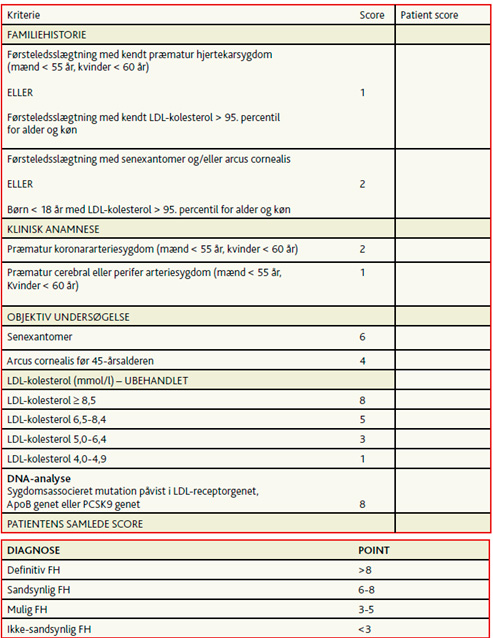
Mistanke beror på niveauet af LDL-kolesterol i kombination med tidlig debut af hjertekarsygdom hos patienten eller dennes nære familie. I sjældnere tilfælde fund af kolesterolaflejringer i hud/sener/øjne
Diagnosen kan stilles ud fra kliniske fund samt familie- og sygdomshistorie og ved påvisning af sygdomsfremkaldende mutation i gener, der koder for LDL-receptoren, ApoB eller PCSK9 – se tabel 1
Behandling
Kombination af non-farmakologisk og farmakologisk behandling
Den primære farmakologiske behandling udgøres af højst tolererede statin-dosis
Der er ofte behov for supplerende farmakologisk behandling med kolesterolabsorptionshæmmer (Ezetimib) eller evt. en PCSK9-hæmmer
Henvisning
Patienter mistænkt med FH henvises til udredning på en lipidklinik/center for arvelige hjertesygdomme
LDL-kolesterol måles mindst 2 gange med mindst 1 uges interval, og sekundær dyslipidæmi udelukkes før henvisning
Hvornår skal FH mistænkes?
LDL-kolesterol ≥ 5 mmol/L ved alder ≥ 40 år
LDL-kolesterol ≥ 4 mmol/L ved alder 18-40 år
LDL-kolesterol ≥ 4 mmol/L ved tidlig arteroskletorisk hjertekarsygdom hos probanden eller førsteledsslægtning (mænd < 55 år og kvinder < 60 år)
Højt kolesteroltal og/eller tidlig arteroskletorisk hjertekarsygdom i familien