Fagmedarbejdere
Stress
Stressforløb
Vejledningsmateriale til praktiserende læger ift. stressramte patienter.
Den praktiserende læge er vigtigste tovholder og faglige garant for, at de helbredsmæssige aspekter får tilstrækkelig vægtning ifm. et stressforløb. Dette over for ofte tungtvejende forhold omkring fx økonomi, ansvar og jobsikkerhed. Samtidig skal praktiserende læge sikre fremdrift i processen, så patienten ikke går i stå.
Overordnede mål for den praktiserende læge
Før sygemelding/ikke tilstrækkelig dårlig til sygemelding (endnu) | Ved sygemelding | Under fuldtidssygemelding | Ved delvis raskmelding | Under gradvist opstartsforløb |
|---|---|---|---|---|
|
|
|
|
|
- Vurder risiko for forværring: Fremtræder situationen stabil? Vurdering af aktuelle symptomniveau og funktionsniveau. Hvis tilstanden er bekymrende, og der ikke er skabt/kan skabes balance mellem krav og ressourcer, er risiko for forværring overhængende
- Aflastende initiativer: Råd pt til at tale med nogen! På arbejde, derhjemme, i netværket. Meld ud og bed om hjælp. Skab tid til motion/gåtur. Drop ikke-essentielle opgaver og krav, fx. frivilligt arbejde. Videregiv opgaver til andre, fx ægtefælle, familie. Kontakt leder og få afklaring af opgaver, krav og mål på arbejde, få hjælp til at prioritere og sortere, bliv aflastet
- Overvejelser om evt. mere langsigtede ændringer: mere klar prioritering af, hvad man i virkeligheden ønsker at bruge sin tid og opmærksomhed på (prioritering ift. egne kerneværdier, privat og arbejdsmæssigt), kontra hvad man reelt bruger sin tid og opmærksomhed på (fejlsøgning, optimering af skriftligt arbejde, job kontra familie). Hvis der er en uoverensstemmelse, kan man overveje en tilpasning
- Differentialdiagnose: Især i starten af forløbet vil en del stressramte udvise tegn på depression eller angst, men hvor symptomerne klinger af af sig selv inden for en overskuelig tidshorisont. Det kan være svært at skelne, især ift. depression, og mange vil score en MDI svarende til let/moderat depression, men hvor de få uger senere kan opleve, at det er klinget spontant af. Det kan ikke altid skelnes ved første kontakt, men mindre tegn kan være graden af opgivenhed, gennemgribende sænket stemningsleje og manglende reaktion på fx weekender og ferier.
Endelig skal somatisk sygdom altid overvejes, herunder altid tage screeningsblodprøver (hæmatologiske kvantiteter, væsketal, levertal, B12, folat, D-vitamin, HbA1c, TSH, Ca++, CRP) - Hvad skal patienten melde ud til arbejdet?: Dette er bl.a. afhængig af relationen til lederen.
- Ved mere utryg relation: 1) nu sygemeldt 2) kan ikke sige noget om tidshorisont, andet end at der foreløbigt er aftalt xx uger med egen læge 3) hvornår er aftalt næste samtale ved egen læge 4) at patienten herefter forhåbentligt vil have mere overblik over tidshorisont
- Ved mere tryg relation: yderligere kan siges noget om hvordan står det til symptom/funktionsmæssigt og forhåbninger om tidshorisont, med understregning af, at det sandsynligvis må justeres undervejs, KORTFATTET noget om, hvad der har været belastende, samt ved relativt kortere sygemelding evt. indledende ideer til, hvad man vil vende tilbage til ved delvis raskmelding - Psykoedukation om stress: Folder til patienten fra Arbejdsmedicin i Herning: Om at komme tilbage efter stress
- det er midlertidigt og går over
- det er ikke livsfarligt
- stress medfører nedsat kognitivt funktionsniveau. Bedring kræver markant reduktion af komplekse opgaver, ansvar og logistik man møder pr. dag. Man kan altså ikke fortsætte sit liv, som om intet var hændt
- viljestyrke kan ikke få stress til at gå væk, tværtimod vil forsøg herpå give bagslag
- hvis ikke man tager hånd om sig selv, vil man ikke være i stand til at tage hånd om andre, både børn/familie og kolleger/borgere/kunder
- det er normalt at opleve tegn på både depression og angst. Det behøver ikke at være en depression - Rådgivning om symptom- og hverdagshåndtering: Primært dels at begrænse krav, se ugeskema, samt at skabe mest muligt struktur på hverdagen
Indledende samtale
Afklaring af følgende punkter:
- Afdæk primære stressorer (arbejde? familieliv? økonomi? eksistentielle udfordringer?)
- Afdæk omfang af dels symptomer, dels aktuelle funktionsniveau (kan patienten klare det meste, eller kan de knap klare basale huslige opgaver?)
- Spørg specifikt ind til søvn – hvis særdeles ringe, overvej kortvarig medicinering (dette vil dog være undtagelsen og recepten skal være en engangsordination på mindste pakke)
- Afklaring om behov for sygemelding, delvist eller fuldt (se senere herom)
- Differentialdiagnostisk afklaring, både somatisk (eksempelvis stofskifte, hjerte, lever, hæmatologi, blodsukker, infektion, vitaminmangel (D og B12 ref. se blodprøver)) og psykiatrisk (primært depression og angst, sekundært andre psykiatriske lidelser)
- Har arbejdspladsen en sundhedsforsikring, der giver mulighed for psykologsamtaler? Har patienten selv en sundhedsforsikring? Skal patienten henvises til Arbejdsmedicinsk Klinik? Er patienten evt i målgruppe for psykologbehandling med tilskud ved henvisning? Skal der aftales et samtaleforløb i almen praksis?
Tænk på følgende ved den indledende samtale:
Håndtering af stress kan deles op i to overordnede dele: 1) afdækning og håndtering af de tilgrundliggende faktorer, der har ført til stress samt minimering af disse forhold 2) håndtering af de symptomer og det nedsatte funktionsniveau, patienten nu er ramt af. De to forhold kræver ofte hver sin indsats
Rådgivning:
- Forklar patienten, at det de beskriver, er en helt normal tilstand og almindelige, udbredte symptomer
- Understreg, at symptomerne skal tages alvorligt
- Mind om, at tilstanden er midlertidig
- Handlingsorienterede råd om, hvad patienten konkret skal gøre som næste skridt
- Strukturering af hverdagen, samt finde aktuelle ressourcer
- på arbejde: kollega, TR (tillidsrepræsentant), AMR (arbejdsmiljørepræsentant)
- derhjemme: ægtefælle, familie, venner, naboer
- egne: motion, energigivende aktiviteter, egne metoder til afslapning
- For person med lavt funktionsniveau; fx fokus på strukturering af hverdag, og hvordan melde fra til ikke-nødvendige aktiviteter, gåture, restituerende aktiviteter som strikke/hækle, male, ordne have, høre musik
- På vej tilbage til arbejde, fx afklaring af genopstartsplan, evt. mail ud til kolleger, ekstra aflastning hjemme i første periode af genopstart
- Ikke sygemeldt fx aftale møde med leder om midlertidig belastningsreduktion, se på mulighed for reduktion hjemme
- Strukturering af hverdagen, samt finde aktuelle ressourcer
Hvis man aftaler et forløb i almen praksis, kan det være hensigtsmæssigt at aftale, hvad hovedfokus skal være på, da det kan være svært at komme omkring alt
- Mulige fokuspunkter kan være
- håndtering af symptomer/af hverdag med symptomer
- håndtering af opstartsplanen
- håndtering af kontakten med leder og/eller kolleger
- Dels et bud på varigheden, herunder at man vil evaluere, når det aftalte antal samtaler er nået, mhp om der er opnået effekt eller behov for yderligere tiltag
Ved opfølgende samtale
Hvis pt er sygemeldt:
- Hvordan går det med at håndtere hverdagen?
- Har de forstået principperne for, hvordan det skal gribes an?
- Hvis der er ved at falde mere ro på, er de så klar til gradvis genopstart?
- Skal pt overhovedet tilbage til eget arbejde? (hvis nuværende situation er helt uden mulighed for bedring), forklare principperne for, hvordan man afgør, hvilke opgaver man skal starte med (se grøn/gul/rød skema i folderen Efter stress), og understrege vigtighed af at have aftalt en fast plan med sin leder for, hvordan opstarten skal forløbe, inden man starter på arbejdet igen
- Ved angstsymptomer aftale eksponeringsplan (se eksempel herpå senere)
Hvis pt ikke er sygemeldt:
- Har tiltagene virket?
- Er det lykkedes at skabe mere luft og aflastning, og er det i så fald nok til at skabe en begyndende bedring i tilstanden?
- Er der yderligere, der skal reduceres i?
- Hvilke tiltag kan det være relevant at overveje for at forebygge et nyt tilbagefald?
Hvor lang sygemelding?
Som udgangspunkt er der god evidens for, at for langt sygefravær kan øge risiko for udstødelse fra arbejdsmarkedet. Fuld sygemelding bør derfor kun opretholdes, så længe patienten fortsat er i krisetilstand, tilstanden er i forværring, eller hvor funktionsniveauet er så ringe, at der end ikke magtes basale funktioner i hjemmet. Når en vis stabilisering er opnået, bør delvis sygemelding introduceres, forudsat at det er muligt at etablere tilstrækkeligt skånsomme rammer på arbejdspladsen. Hvis arbejdsgiver ikke formår at tilbyde tilstrækkeligt skånsomme rammer, så bliver tidshorisonten længere.
Fuld, delvis eller ingen sygemelding?:
- Dette må vurderes fra sag til sag, da der ikke kan gives faste retningslinjer
Sygemelding kan ofte undgås, hvis patienten:
- kan reflektere roligt over, hvad der er gået galt, og hvordan det kan afhjælpes
- har en god relation til leder, der virker forstående
Delvis sygemelding kan være godt hvis:
- belastningerne primært er overstået eller kan afhjælpes gennem dialog med arbejdsplads
- patienten er ved nogenlunde godt mod på at være på arbejdspladsen, men oplever et vist nedsat funktionsniveau, med symptomforværring (fx udmattelse eller hovedpine) efter en kortere periode med opgaveløsning
Fuld sygemelding vil typisk være nødvendigt, hvis patienten er:
- hårdt ramt/i krisetilstand (græder meget, eller kan ikke klare basis hverdagsopgaver såsom madlavning, støvsuge)
- stærkt kognitivt påvirket (især kraftigt nedsat hukommelse)
- depressivt præget (depression afkræftet)
- i særlig grad angstpræget
- i konflikt med nærmeste leder eller andre på arbejdspladsen
- ved traumatisk aspekt i udløsende eksponering på arbejdsplads
I de tilfælde hvor der er behov for en fuldtids sygemelding, vil det for de hårdt ramte være gavnligt at lægge ud med en lidt længere periode med indledende sygemelding, fx 1 eller 2 måneder, i stedet for at forlænge hver 14 dag.
- For korte gentagne sygemeldinger kan give stor uro for en patient, der frygter at blive sendt tilbage til arbejdet lige om lidt – dermed undergraves restitutionsindsatsen og symptombedring udebliver
Ved mindre hårdt ramte tilfælde, og hvor kontakten til arbejdspladsen er god, kan overvejes kortere sygemeldingsperioder, der forlænges løbende ved behov. Alternativt kan overvejes delvis sygemelding i stedet for fuld sygemelding. Dette især hvis der er fleksible rammer, der kan tilpasses aktuelt funktionsniveau, og en imødekommende ledelse
Ved særligt udtalte angstsymptomer ifm kontakt med arbejdspladsen kan der være behov for en periode forud for gradvis genopstart, hvor patienten følger en plan for gradvis eksponering. En sådan plan skal starte på et niveau, som vækker en vis angst, men af patienten opleves som overkommeligt, hvorfor det er individuelt, hvor skånsomt man skal starte
Et eksempel på en eksponeringsplan kan se således ud:
Uge 1 | To gange i løbet af ugen køre til p-pladsen ved arbejde (evt. uden for arbejdstid) og blive i bilen i et kvarter mens vejrtrækningsøvelser, så hjem igen |
|---|---|
Uge 2 | To gange gå ind ad hoveddøren, finde et roligt hjørne, vejrtrækningsøvelser, så hjem igen |
Uge 3 | To gange gå ned i garderoben uden for "myldretid", vejrtrækningsøvelser, så hjem igen |
Uge 4 | To gange gå ind på afdelingen og finde et roligt kontor, vejrtrækningsøvelser, så hjem igen |
Stressramtes egne handlemuligheder
Hvad kan den stressramte rådes til selv at gøre:
- Indlede dialog med arbejdsplads
- kontakte nærmeste leder og/eller TR/AMR
- meld ud, at det går dårligt, og at der er behov for en periode med skånehensyn
- Meld ud over for familie, at der nu er behov for særlige skånehensyn i en defineret periode
- Er der nogen planer eller arbejdsopgaver, der kan fjernes eller skrues ned for, både på arbejde, i familie og fritid:
- Hvis ikke eller delvist sygemeldt:
- Aftal kortere arbejdstid og/eller midlertidigt fratage visse (krævende) opgaver. Mulighed for hjemmearbejdsdage?
- Enekontor?
- Administrativ støtte eller andre støttende foranstaltninger?
- Større afklaring af diffuse forhold, patienten har svært ved at navigere i? (fx ansvarsfordeling, rollefordeling, mål)
- Hjemme: Kan ægtefælle midlertidigt tage over på nogle opgaver? Især kan overbliks og logistisk krævende opgaver forsøges uddelegeret. Aflastning, fx bedsteforældre eller naboer? Melde fra til krævende arrangementer
- Fritid: Er der tillidshverv eller frivilligt arbejde, der kan sættes på pause?
- Hvis ikke eller delvist sygemeldt:
- Hyppig, let til moderat motion, afspænding, yoga, meditation. Søvnhygiejne. Fokus på kost, restituerende og energigivende aktiviteter
- Informer kortfattet naboer og kolleger om, at du er sygemeldt. Råd til at undgå for lange forklaringer. Primært benytte korte sætninger, gerne formuleret i forvejen
Skema til diagnosestøtte
Sådan kan markante symptomer håndteres
(forudsat anden somatisk årsag er udelukket)
| De hyppigste stress-symptomer | |
|---|---|
| Søvnproblemer | Søvnhygiejne (faste sengetider, ikke ligge for længe i sengen mens man er vågen, men stå op og forlade soveværelset og vende tilbage, når man er søvnig. Ikke tv eller iPad den sidste time før sengetid, slut med kaffe og lignende, seng/soveværelse KUN til at sove - ikke arbejde, tv mm.), afspændingsøvelser før sengetid – evt. med en CD eller app med guidet afspændingsøvelse, moderat motion fx tidlig eftermiddag (ikke for tæt på sengetid). |
| Tankemylder | Tankemylder: Analysér på, hvad tankerne indeholder, og hvornår de især melder sig. Afsæt evt. et fast stykke tid hver dag, hvor det er tilladt at spekulere, men gør det da mere systematisk med et stykke papir med to lodrette kolonner. Venstre hedder: Hvad er min bekymring? Højre hedder: hvad er det næste trin til at håndtere min bekymring? I al resterende tid skal arbejdes på at parkere tankemylder ind til næste dags afsatte tid. |
| Hovedpine | Hvornår kommer den især? Hovedpine er et hyppigt tegn på at have overforbrugt sig selv den dag. Tilbagevendende hovedpine vil normalvis skulle forebygges ved at indlægge hvil og reducere i krav inden udvikling af hovedpine. |
| Kognitive symptomer, især hukommelses- og koncentrationsproblemer | Hjælp pt til at få en forståelse af, hvad det vil sige, om en opgave/situation er meget eller lidt kognitivt krævende. Kognitivt krævende = hvor intenst man skal benytte sine kognitive funktioner for at forholde sig til en situation eller udføre en opgave. Det kan være fx lange sociale besøg eller holde overblik over familiens logistik. Få hjælp til at sortere i opgaver/aktiviteter eller tilpasse en opgave, så den bliver mindre krævende for hjernen. Eksempler: Dele en opgave op over flere dage, holde pauser, være mindre grundig. Ift. aktiviteter: Være afsted i kortere tid, passiv frem for aktiv deltager, frasige sig ansvar. |
| Nedsat kapacitet for, hvor meget man kan overkomme | Vigtigt med fast forudsigelig hverdag, med få ikke planlagte aktiviteter. Evaluer dagligt på, om det lykkedes at komme igennem dagen inden for grænserne af den nuværende (reducerede) mængde kræfter. Hvis ikke, find ud af, hvad der blev for meget og overvej, hvad der kan vælges fra i en periode. |
| Træthed | Slappe af! Også om dagen. |
| Sænket stemningsleje (hvis depression er udelukket) | Positive/energigivende aktiviteter, fx gåtur, strikke, male, havearbejde, musik, afspænding. Dagbog med opgave om hver dag at finde to-tre ting i løbet af dagen, man var glad for. Fokus på afledning fra grublerier, da disse ofte trækker stemningslejet ned. |
| Angstsymptomer, fx ifm. supermarkeder, menneskemængder | I første omgang afskærmning fra det angstprovokerende. Hvis det fortsætter, så struktureret, gradvis eksponering over en periode (se eksponeringsplan ovenfor) |
Skema til struktureret ugeplan under sygemelding
Hvordan bør patienten rådes til at strukturere sin dag under sygemeldingen:
Hent skema som pdf
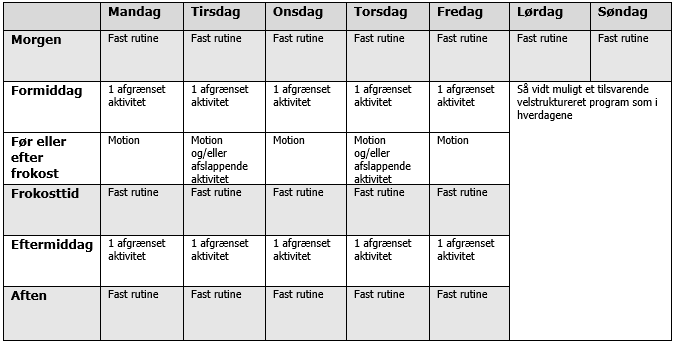
1 afgrænset aktivitet kan fx være 30-45 min rengøring eller indkøbstur eller frisørtid. Hvis det er en større aktivitet, som møde hos kommunal sagsbehandler eller sygesamtale, kun plads til én aktivitet hele dagen.
Afslappende aktivitet kan være inspireret af, hvad man i forvejen har eller har haft af interesser. Eksempler er: Afspændingsøvelser, yoga, strikke/hækle, male, ordne have, høre musik m.m.
Planlægning af gradvis opstart
Udover at planlægge antal timer og dage, skal der også lægges en plan for, hvilke opgaver patienten skal løse, så de passer med timetallet, tillagt tid til et langsommere arbejdstempo og flere pauser. Opgaverne bør vælges ud fra, at de skal trække mindst muligt på de kognitive funktioner.
Dertil er det hensigtsmæssigt med aftaler om:
- En fast aftale om løbende evaluering, helst med nærmeste leder
- En aftale om, hvem der må give opgaver til patienten
- En aftale om, hvem der får ansvaret (midlertidigt) for de opgaver og funktioner, patienten fortsat er sygemeldt fra
- Hvem patienten kan gå til, når vedkommende bliver i tvivl om, hvad de skal gøre
Ift. timer er her to forskellige vejledende forslag til, hvordan opstartsforløbet kan se ud. Det sidste forslag er det typiske forhandlingsudkast fra Arbejdsmedicinsk klinik. Det første korte forslag er tiltænkt personer med en kortvarig sygemelding bag sig, der er relativt mildt symptomramt ved opstart:
| Uge | Mandag | Tirsdag | Onsdag | Torsdag | Fredag |
|---|---|---|---|---|---|
| 1-2 | 5 | 5 | Fri | 5 | 5 |
| 3-4 | 6 | 6 | 4 | 6 | 6 |
| 5-6 | 7½ | 7½ | 4 | 7½ | 7½ |
| Uge | Mandag | Tirsdag | Onsdag | Torsdag | Fredag |
|---|---|---|---|---|---|
| 1-2 | 3 | Fri | 3 | Fri | 3 |
| 3-4 | 4 | Fri | 4 | Fri | 4 |
| 5-6 | 4 | 4 | Fri | 4 | 4 |
| 7-8 | 5 | 5 | Fri | 5 | 5 |
| 9-10 | 5 | 5 | 3 | 5 | 5 |
| 11-12 | 5 | 5 | 5 | 5 | 5 |
| 13-14 | 6 | 5 | 6 | 5 | 6 |
| 15-16 | 7 | 6 | 7 | 6 | 7 |
Henvisningsmuligheder
Hvordan skrives en god mulighedserklæring?
Mulighedserklæringen er ikke et krav, men et tilbud, som arbejdsgiver kan bede om mod dennes betaling. Den er for mange et kommunikationsredskab til arbejdspladsen. Patienten har via denne en mulighed for at komme mere konkret i dialog med sin leder om, hvad vedkommende har behov for at kunne magte en tilbagevenden til arbejdspladsen. Det er derfor en god ide at understøtte denne forståelse med formuleringer i retning af: "jo mere arbejdsforholdene kan tilpasses patientens aktuelle funktionsniveau, jo hurtigere kan det forventes, at patienten vil kunne klare flere timer og mere komplekse opgaver".
Har man afdækket konkrete barrierer på arbejdspladsen, kan forsøges positive reformuleringer om, at patienten vil kunne magte en tilbagevenden, hvis vedkommende kan skånes for XX, eller hvis XX funktioner kan fratages midlertidigt i første del af opstartsperioden.
Konkrete forslag om gradvis optrapningsplan kan inkluderes, gerne med inspiration fra den nedenstående, tilpasset eventuelle særlige forhold.
Attester til kommunen
- LÆ 285 – Attest til sygedagpengeopfølgning
- LÆ 255 – Attest om mulighed for at varetage et arbejde
- LÆ 125 – Statusattest (udfyldes uden patientens fremmøde)
Vær opmærksom på, at arbejdsgiver i sjældne tilfælde kan opnå aktindsigt i statusattesten.
Endelig kan kommunen udbede sig andre attester i forbindelse med sygemelding, se specifik artikel om dette: Lægens attestsamarbejde med kommunerne
Især prognosen er vanskelig at vurdere, bl.a. fordi den ikke kun er afhængig af symptomniveau, men i lige så høj grad af arbejdspladsens muligheder og villighed til at skabe de fornødne tilpasninger. Prognosen bør derfor altid indeholde en kommentar om, at den er under forudsætning af, at det lykkes at gennemføre de nødvendige tilpasninger.
Vurdering af prognose kan forsøges tilnærmet ud fra følgende skema:
Patienten vurderes:
| Klar til fuld raskmelding inden for fx 1-2 måneder | Hvis patienten er godt i gang på arbejde, det går den rigtige vej med symptomniveauet, der er skabt de nødvendige ændringer på arbejdet, leder og kolleger er forstående. Eller: Hvis tilstanden er taget i opløbet og patienten kun er mildt ramt af symptomer, især ift. kognitive symptomer |
|---|---|
| Klar til fuld raskmelding inden for 5-6 måneder | Ønsker at vende tilbage, arbejdspladsen virker imødekommende, der er aftalt en plan for genopstart, både timer og opgaver, symptomniveau er i bedring. Eller: patienten er i gang, der er opstået problemer, men det lyder sandsynligt, at de kan løses. |
| Klar til fuld raskmelding inden for 9-12 måneder | Patienten er temmelig præget af symptomer, men ønsker at vende tilbage på sigt. |
| Ikke sandsynligt at patienten kan raskmeldes inden for en overskuelig tidshorisont. | Det lyder ikke lovende med enten symptomudvikling eller arbejdspladsens tilgang. Der kan evt. være behov for et jobskifte, eller patienten kan have brug for en kommunalt arrangeret virksomhedspraktik andetsteds, eller patienten kan være så dårligt fungerende, at der er behov for andre tiltag inden genopstart bliver muligt. Her er især kommunale tilbud som stress-grupper, naturgrupper, mindfulness eller lignende aktuelle. Overvej igen differentialdiagnoser, især depression og angst. Der kan gå op til 8 uger fra sygemelding før kommunen anmoder om statusattest, og hvis pt på dette tidspunkt fortsat er for dårlig til, at man kan angive en prognose, er det relevant at genoverveje, om der alene er tale om stress. |
Patientinformation
Hvad findes af skriftlig patientinformation
- Om at komme tilbage efter stress – folder til patienten fra Arbejdsmedicin i Herning
- Er din medarbejder stressramt? Vejledning til ledere
- Når en arbejdsskadessag bliver anmeldt
- Sådan virker antidepressiv medicin
- Sov godt. Stress og søvn
- Psykologisk stress og fysisk sygdom
- Sygemeldt, sygefraværssamtale med arbejdsgiver, fastholdelsesplan, mulighedserklæring
- Sygemelding og sygedagpenge, selvstændige erhvervsdrivende
- Sygemelding og sygedagpenge, lønmodtagere og ledige
- Søvnløshed - for borgere
- Mental sundhed.dk - værktøj til medarbejder og leder til at forebygge og tackle stress på arbejdspladsen
Mere information for sundhedsfaglige
- Sygemeldt, sygefraværssamtale med arbejdsgiver, fastholdelsesplan, mulighedserklæring
- Sygemelding og sygedagpengeloven
- Stress (tilpasningsreaktion, belastningsreaktion), arbejdsrelateret
- Posttraumatisk stresslidelse (PTSD), arbejdsbetinget
- Lægeattest ved sygefravær
- Lægens attestsamarbejde med kommunerne
- Søvnløshed - for sundhedsfaglige
- Mental sundhed.dk - værktøj til medarbejder og leder til at forebygge og tackle stress på arbejdspladsen
Kilder
Har du en kommentar til artiklen?
Bemærk venligst, at du IKKE vil modtage svar på henvendelser, der omhandler din egen sygdom, pårørendes sygdom, blodprøvesvar, hjælp til at udarbejde skoleopgaver og litteratursøgning.Indhold leveret af