Diagnose
Diagnostiske kriterier
Livmoderhalskræft udvikles i det dysplastiske epithel på/i livmoderhalsen, og områder med invasion vil derfor ofte være omgivet af cervikal intraepithelial neoplasi (CIN) i vekslende grader
Livmoderhalskræft er en histologisk diagnose, og stilles på vævsprøver fra livmoderhalsen, enten i form af biopsi eller konisation
Ved synlig tumor på livmoderhalsen tages alene biopsier fra tumor til diagnostik
Ved ikke synlig tumor på livmoderhalsen og påvist cancer i biopsier, foretages diagnostisk konisation
Cervixcytologisk prøve fra livmoderhalsen
er en screeningstest og anvendes ikke diagnostisk ved symptomer
taget som konsekvens af screeningsprogrammet kan give mistanke om kræft, eller der kan påvises enkelte kræftceller. Her kan man dog ikke nødvendigvis afgøre, hvor cellerne kommer fra
Livmoderhalskræft udgår fra enten
Endeligt findes blandingstumores (adenosquamøse karcinomer) og sjældent metastaser eller kræft udgået fra andet væv
Sygehistorie
Cirka halvdelen af kvinder med livmoderhalskræft i Danmark diagnosticeres i screeningsprogrammet for livmoderhalskræft og er ofte symptomfri
Næsten halvdelen (45%) af kvinder, der får påvist livmoderhalskræft i Danmark er < 45 år
Blandt kvinder i screeningsalderen forekommer 45% af kræfttilfældene blandt de kvinder, der ikke har taget imod tilbud om screening1
Cirka halvdelen af de kvinder, der diagnosticeres med livmoderhalskræft i Danmark, har symptomer eller patologiske fund på livmoderhalsen
Symptomer og fund afhænger af tumors lokalisation og udbredelse i og uden for bækkenet
Tidlige symptomer
Disse symptomer kræver optagelse af blødningsanamnese og gynækologisk undersøgelse mhp. afklaring af årsag til symptomer.
Sene symptomer
Symptomer fra blære og tarm ved lokal indvækst
Flankesmerter pga. indvækst i/afklemning af ureter(es) og deraf følgende hydronefrose
Smerter på grund af tumorindvækst i pelvine nerver
Dyb venetrombose og lungeemboli ved lymfeknudemetastasering og/eller tumorindvækst sv.t. bækkenvæg
Fistel mellem blære og vagina eller vagina og rektum
Reduceret almentilstand: Dårlig appetit, vægttab, anæmi, uræmi
Kliniske fund
Almene fund
Mange patienter med livmoderhalskræft i tidligt stadium har ingen suspekte kliniske fund
En del patienter har dog følt sig mere trætte end vanligt
Ved avanceret livmoderhalskræft er de kliniske fund relateret til omfanget af indvækst/spredning lokalt i bækkenet og evt. spredning udenfor bækkenet
Patienter med livmoderhalskræft i avanceret stadium debuterer ikke helt sjældent med uræmi, DVT og/eller lungeemboli
Gynækologisk undersøgelse
Mange patienter med livmoderhalskræft i tidligt stadium har ingen synlige forandringer på livmoderhalsen
Livmoderhalsen kan være vulnerabel og blødende, men dette er ikke et specifikt tegn på livmoderhalskræft
Der kan ses purulent, blodtingeret, ildelugtende udflåd
Der kan være synligt nekrotisk sår med substanstab på livmoderhalsen
Der kan være en synlig exofytisk tumor i orificium eller fyldende større eller mindre dele af livmoderhalsen. Tumor kan være så stor, at den ”hænger ned” i vagina eller er vokset ud på vaginalslimhinden både i toppen af vagina, men også ned langs vaginas vægge
Hos ældre kvinder er tumor oftere endocervikalt beliggende og afklemmer cervikalkanalen. Dette kan medføre pyometra med feber, smerter og udflåd
Palpation kan give et indtryk af tumor størrelse, spredning til vaginalslimhinde og infiltration i parametrierne
Supplerende undersøgelse i almen praksis
Det væsentligste i almen praksis er opmærksomhed på, at symptomer fra underlivet bør afføde gynækologisk undersøgelse med vurdering af livmoderhalsen hos kvinder i alle aldre
Selvom blødningsforstyrrelser er hyppige (og oftest normale fysiologiske) blandt yngre kvinder, bør der være opmærksomhed på at foretage gynækologisk udredning af yngre kvinder med vedvarende/gentagne tilfælde af blødning efter samleje eller andre unormale blødninger
Ligeledes opmærksomhed på, at livmoderhalskræft hos ældre kvinder ofte vil være intracervikalt beliggende og dermed ikke nødvendigvis synlig. Postmenopausal blødning bør afføde henvisning til udredning i kræftpakke
Cervixcytologisk undersøgelse/HPV test skal ikke anvendes ved symptomer eller fund, der kan give mistanke om livmoderhalskræft (eller CIN). Det er en screeningstest og kan give misvisende svar, der kan give falsk tryghed
Ved symptomer eller kliniske fund, der giver mistanke om celleforandringer eller kræft svt. livmoderhalsen, henvises til udredning i filterfunktionen på gynækologisk afdeling eller ved praktiserende speciallæge i gynækologi. Indgang til pakkeforløb for livmoderhalskræft
Ved synlig suspekt tumor på livmoderhalsen, eller histologi fra livmoderhalsen med fund af kræft eller mistanke om kræft, kan henvises i kræftpakke til gynækologisk afdeling med højt specialiseret funktion indenfor udredning og behandling af livmoderhalskræft (Rigshospitalet, Aarhus Universitetshospital og Odense Universitetshospital)
Ved screenings-cervixcytologisk undersøgelsessvar med obs. maligne celler eller fund af maligne celler kan henvises i kræftpakke
Andre undersøgelser hos specialist eller undersøgelse på sygehus
Gynækologisk undersøgelse med kolposkopi i filterfunktion
I filterfunktion (gynækologisk speciallæge på hospital eller i speciallægepraksis) kan foretages gynækologisk undersøgelse med kolposkopi og histologiske prøver fra livmoderhalsen, såkaldt KBC (se nedenfor). Undersøgelsen foretages i GU leje evt. med let lokalbedøvelse
K = kolposkopi: en vurdering af pladeepithelet på portio og af transformationszonen, som er området med metaplastisk overgang fra pladeepithelet på portio til cylinderepithel i cervikalkanalen. Der anvendes forstørrelse til at se efter suspekte forandringer i transformationszonen. Endvidere påføres en opløsning af eddikesyre, som bevirker, at de dysplastiske områder fremtræder hvidfarvede og dermed lettere visualiseres i kolposkopet (acetowhite læsioner)
B = biopsi: Der biopteres fra eventuelt suspekte områder på portio. Hvis der ikke er synlige forandringer, tages randombiopsier (kvadrantbiopsier)
C = cervixcytologisk undersøgelse: Der anvendes anvendtes abrasio fra cervikalkanalen, eller grundig cervixcytologisk undersøgelse, der har samme sensitivitet og specificitet ved CIN
Såfremt der findes mistanke om synlig tumor på livmoderhalsen ved GU +/- kolposkopi, tages biopsier fra tumor, og patienten henvises i kræftpakke til gynækologisk afdeling med højt specialiseret funktion indenfor udredning og behandling af livmoderhalskræft (Rigshospitalet, Aarhus Universitetshospital og Odense Universitetshospital)
Ved fund af carcinom i portiobiopsier henvises patienten i kræftpakke
Konisation i filterfunktion
Der udføres kun konisation i filterfunktion, såfremt der ikke er synlig tumor på livmoderhalsen, og der alene findes celleforandringer (CIN) i biopsier fra livmoderhalsen
Konisation udføres oftest i lokalbedøvelse. Hvis kvinden ikke kan medvirke til at få indgrebet foretaget i lokalbedøvelse, kan man tilbyde fuld bedøvelse på hospitalet
Konisation foretages som loop-konisation med el-slynge eller ved udskæring af konus med nålebrænder
Konus bør udskæres i et stykke og ikke opklippes, da invasionsdybde og horisontal udbredning ellers er vanskelig at vurdere, og dette er afgørende for behandlingsvalg
Man efterbrænder kaviteten og kanten på livmoderhalsen med kuglebrænder, således at evt. rest-CIN i bunden og randene af den udskårne konus brændes og for at sikre hæmostase
Såfremt der i konus-præparat findes carcinom, henvises patienten i kræftpakke til gynækologisk afdeling med højt specialiseret funktion indenfor udredning og behandling af livmoderhalskræft (Rigshospitalet, Aarhus Universitetshospital og Odense Universitetshospital)
Supplerende undersøgelser
Alle præparater fra filterfunktionen med mistanke om eller med påvist carcinom, rekvireres til central revision på patologisk afdeling tilknyttet højt specialiseret funktion indenfor udredning og behandling af livmoderhalskræft (Rigshospitalet, Aarhus Universitetshospital, Odense Universitetshospital
Ved henvisning i kræftpakke bookes patienten til billeddiagnostisk udredning. Der anbefales MR-scanning hos alle patienter over stadium 1B og PET/CT ved mistanke om tumor over stadion 1B3. Hos patienter med små tumores, altså under stadium 1B, er der ikke indikation for billeddiagnostik
Patienter med tumor > 1B1 får foretaget gynækologisk undersøgelse i fuld bedøvelse for at vurdere, om der er klinisk er tegn til udvækst i parametrier og/eller omgivende strukturer, da dette er afgørende for om behandlingstilbuddet er kirurgisk eller onkologisk
Stadieinddeling
Kræftsygdomme stadieinddeles med henblik på kortlægning af sygdomsudbredning, fastlæggelse af behandlingsmulighed, international sammenligning af behandlingsresultater og forudsigelse af prognose
Livmoderhalskræft stadieindeles iht. FIGO og TNM-klassifikationen2 34
I denne stadieinddeling må således inddrages information om endelig histologi efter operation samt resultat af billeddiagnostiske fund. Den største ændring i dette er, at patienten korrekt allokeres til et andet T(tumor)-stadium ved fund af lymfeknudemetastaser (stadium III) i forhold til tidligere, hvor patienten forblev i stadium I, uanset resultat af kirurgisk lymfeknudefjernelse
Man har desuden tilrettet understadier for stadium I, således at disse i højere grad afspejler prognosen. I korte træk tillægges dybdeinvasion den primære vægt ved ikke synlig tumor, og man har yderligere opdelt stadium IB, således at understadier i højere grad predikterer risiko for lymfeknudemetastaser, recidiv og overlevelse
Cervixcancergruppen under Dansk Gynækologisk Cancer Gruppe overvåger dette område tæt og opdaterer de nationale retningslinier i takt med, at evidensen optimeres. En foreløbig national konsensusbeslutning om en dansk adaptation til FIGO 2018 er publiceret på DGCGs. Denne er gældende, indtil der foreligger ny evidens
Tabel 1: FIGO 2018 stadieinddeling af cervixcancer5
FIGO stadium | | LPR
T kode | T kode | N | LPR
N kode | M | LPRM kode |
IA1 | Invasionsdybde ≤ 3mm | AZCD13A1 | T1a1 | N0
Nx
| ACCD30
AZCD39 | M0 | AZCD40 |
IA2 | Invasionsdybde > 3 mm men ≤ 5 mm | AZCD13A2 | T1a2 | N0
Nx
| | M0 | |
IB1 | Tumor med invasionsdybde > 5 mm og
tumorstørrelse ≤ 2 cm | AZCD13B1 | T1b1 | N0
Nx | | M0 | |
IB2 | Tumorstørrelse > 2 cm og ≤ 4 cm | AZCD13B2 | T1b2 | N0
Nx | | M0 | |
IB3 | Tumorstørrelse > 4 cm | AZCD13B3 | T1b3 | N0
Nx | | M0 | |
IIA1 | Nedvækst øverste 2/3 af vagina,
parametrier frie, tumorstørrelse ≤ 4 cm | AZCD14A1 | T2a1 | N0
Nx | | M0 | |
IIA2 | Nedvækst øverste 2/3 af vagina,
parametrier frie, tumorstørrelse > 4 cm | AZCD14A2 | T2a2 | N0
Nx | | M0 | |
IIB | Udvækst i parametrie(r), tumor når ikke bækkenvægge(n) | AZCD14B | T2b | N0
Nx | | M0 | |
IIIA | Nedvækst i nederste 1/3 af vagina, tumor når ikke bækkenvægge(n) | AZCD15A | T3a | N0
Nx | | M0 | |
IIIB | Udvækst til bækkenvægge(n) og/eller hydronefrose eller udslukt nyre | AZCD15B | | | | M0 | |
IIIC1 | Metastase(r) til pelvine lymfeknuder
uanset tumorstørrelse og -udbredning
| AZCD15C1 | T3c1 | N1 | AZCD31 | M0 | |
IIIC2 | Metastase(r) til paraaortale
lymfeknuder uanset tumorstørrelse og
–udbredning
| AZCD15C2 | T3c2 | N1 | | M0 | |
IVA | Spredning til mucosa i blære og/eller
rektum | AZCD16A | T4a | N0
N1
Nx | | M0 | |
IVB | Fjernmetastaser
| AZCD16B | T4b | N0
N1
Nx | | M1 | AZCS41 |
Differentialdiagnoser
Benigne tilstande
Maligne tilstande
Endometriecancer med nedvækst i cervix
Anden malign sygdom i cervix: (adeno)sarkom, lymfom, malignt melanom metastase (ovarium/tuba/peritoneum/mamma/lunge etc.)
Indvækst fra cancer i blære eller rektum
Behandling
Behandlingsmål
Generelt om behandlingen
Patienter med livmoderhalskræft lokaliseret til livmoderhalsen alene kan tilbydes kirurgisk behandling
Behandlingen af cervixcancer er centraliseret til 3 centre siden 1. juni 2017 (Rigshospitalet, Aarhus Universitetshospital og Odense Universitetshospital)
Knap 2/3 af de patienter, der får konstateret livmoderhalskræft i Danmark, kan tilbydes kirurgisk behandling
Det kirurgiske omfang afgøres af tumor invasionsdybde og tumorstørrelse, alder, fertilitetsønske og patientens almen tilstand
De tidligste stadier kan tilbydes behandling med konisation, collum-amputation, trakelektomi eller simpel hysterektomi. Valget af det kirurgiske omfang afhænger af invasionsdybde og tumorstørrelse, som samtidig afgør, om patienten anbefales lymfeknudefjernelse
Patienter med lokal avanceret livmoderhalskræft (udvækst i parametrier, udvækst til bækkenvæg(ge), nedvækst i vagina, indvækst i blære/tarm) anbefales kurativt intenderet udvendig strålebehandling samt brachyterapi (nærstrålebehandling) med samtidig ugentlig kemoterapi i alt 5-6 gange
Patienter med fjernmetastaser tilbydes kemoterapi, der kan have livsforlængende eller lindrende sigte
Håndtering i almen praksis
Den væsentligste opgave for almen praksis er korrekt undersøgelse (GU) og henvisning til filterfunktion eller gynækologisk afdeling med højt specialiseret funktion indenfor udredning og behandling af livmoderhalskræft af patienter med symptomer eller kliniske fund, der giver mistanke om livmoderhalskræft
Undlad at anvende HPV-test og cervixcytologisk prøvetagning i diagnostisk øjemed ved symptomer fra underlivet. Cervixcytologi anvendes udelukkende i screeningsprogrammet for livmoderhalskræft i almen praksis. Cytologi kan give falsk negative svar, som giver falsk tryghed
Råd til patienten
Du har fået konstateret livmoderhalskræft og henvises nu til en afdeling med højt specialiseret funktion indenfor udredning og behandling af livmoderhalskræft
Udbredelsen af kræften vil afgøre, hvilken behandling du vil få tilbudt
Udredningen kan indebære billeddiagnostik, yderligere prøvetagning og nogle gange gynækologisk undersøgelse i fuld bedøvelse
Det kan enten være operation eller strålebehandling og kemoterapi
Man vil, så vidt det vurderes at være sikkert for dig, tage hensyn til din alder og eventuelt graviditetsønske. Det er dog ikke altid, man kan anbefale en behandling, hvor du kan bevare muligheden for at få (flere) børn
Beslutning om behandling vil blive taget i samråd med dig og din partner/familie
Kirurgi
Konisation
Hvis kræftknuden ikke er synlig og alene er erkendt ved mikroskopisk undersøgelse, kan en kegleoperation (konisation) af livmoderhalsen være tilstrækkeligt til at fjerne sygdommen
Ved ikke frie rande for karcinom på konus, anbefales re-konsisation mhp. fastlæggelse af endeligt tumormål og dermed behandlingsplan
Simpel hysterektomi med vaginalkrave
Hos nogle patienter med stadium IA er der risikofaktorer til stede, der gør, at lægen vil anbefale at man får fjernet livmoderen og eventuelt de såkaldte skildvagtslymfeknuder (enkelte lymfeknuder i bækkenet)
Nogle patienter har et ønske om at få fjernet livmoderen, selv om de har fået livmoderhalskræft i helt tidligt stadium og egentlig er færdigbehandlet med konisation. Fordele og risici drøftes med patienten, som inddrages i en fælles beslutningstagning
Hos ældre kvinder med livmoderhalskræft i stadium IA overvejes det ofte at fjerne livmoderen for at sikre, at man ikke overser eventuelle kræft- eller celleforandringer, der sidder højere oppe i livmoderhalsen
Radikal hysterektomi (Okabayashiis eller Wertheims operation)
Man anbefaler radikal hysterektomi, hvis der er risikofaktorer til stede, der øger risikoen for mikroskopisk udvækst i parametriet. Dette er typisk for patienter i stadium IB, men også visse patienter med stadium IA anbefales radikal hysterektomi
Ved radikal hysterektomi fjernes parametriet (bindevævet) på begge sider og på bagsiden af livmoderhalsen. Afhængig af tumorstørrelse fjerner man større eller mindre dele af parametriet
For de patienter med tumorstørrelse under eller lig 2 cm anbefales fjernelse af såkaldte skildvagtslymfeknuder (Sentinel Lymph Node/SLN), dvs. de lymfeknuder i begge sider af bækkenet, som dræner tumor i livmoderhalsen. Studier har vist, at denne teknik er tilstrækkelig sensitiv til at detektere de relativt få patienter med lymfeknudemetastaser
Patienter med tumorstørrelse over 2 cm har betydelig større risiko for at have lymfeknudemetastaser og anbefales fuld lymfeknudefjernelse. Man anbefaler samtidig Sentinel Lymph Node
I et nyligt dansk studie ser det ud til, at patienter i fremtiden også kan nøjes med at få fjernet skildvagtslymfeknuder6
Man afventer dog større internationale studier, før man overgår til dette ved de større tumorer
Der udføres ultrastaging og immunhistokemisk undersøgelse på skildvagtslymfeknuder for at detektere evt. mikrometastaser
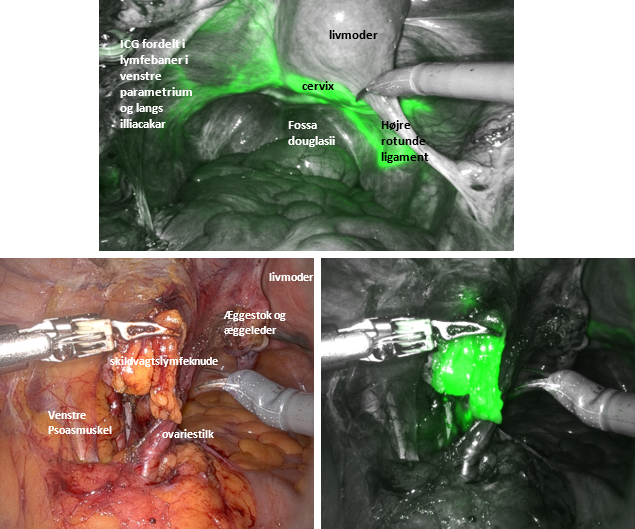 Copyright Ugeskr Læger, anvendt med tilladelse. Jensen PT og Mogensen O. Robotkirurgi er bredt implementeret indenfor gynækologien i Danmark, Ugeskr Læger 2022; 184 (36):V12210942 PMID: 36065868
Copyright Ugeskr Læger, anvendt med tilladelse. Jensen PT og Mogensen O. Robotkirurgi er bredt implementeret indenfor gynækologien i Danmark, Ugeskr Læger 2022; 184 (36):V12210942 PMID: 36065868
Fertilitetsbevarende kirurgi - trakelektomi
Kvinder med stadium IB sygdom og tumor < 2 cm kan tilbydes trakelektomi, såfremt de har fertilitetsønske, og konisation ikke vurderes at være tilstrækkelig behandling
Ved trakeletomi fjernes den nederste del af livmoderhalsen og det omgivende bindevæv samt de øverste 2 cm af skeden. Livmoderen med den resterende del af livmoderhalsen syes herefter på skedetoppen
Der fjernes skildvagtslymfeknuder, og operationen afsluttes med, at der lægges et bændel rundt om den resterende del af livmoderhalsen. Formålet med dette er at støtte livmoderhalsens styrke i forbindelse med en eventuel graviditet
Hvis man efter operationen bliver gravid, har man en øget risiko for abort og for tidlig fødsel. Operationen medfører, at man skal føde ved kejsersnit på grund af det bændel, der er syet om livmoderhalsen
Onkologisk behandling
Den onkologiske behandling består af en kombination af strålebehandling og kemoterapi, evt. suppleret med immunterapi.
Der gives strålebehandling til kvinder med livmoderhalskræft, hvor kræften har spredt sig ud i parametrier (stadium IIB og IIIB), ned i skeden (stadium IIA eller IIIA) eller ved begyndende indvækst i blære eller tarm (stadium IVA)
Man får den udvendige strålebehandling imod selve kræftknuden i livmoderhalsen og mod lymfeknuderne i bækkenet i løbet af ca. 25 daglige behandlinger
Indvendig strålebehandling (brachyterapi) giver koncentreret bestråling af selve kræftknuden
Fordelen ved indvendig strålebehandling er, at man kan give en høj dosis stråler på et lille område, og dermed reducere unødig stråling på omgivende væv
Ved indvendig strålebehandling kommer strålerne fra radioaktive kilder, som bevæger sig gennem et hult cylinderformet kateter eller hule nåle, der er lagt ind i selve kræftknuden eller ganske tæt på kræftknuden i livmoderhalsen
Adjuverende kemo-stråleterapi anbefales kun til patienter med højrisikofaktorer påvist efter endelig histologisk undersøgelse (spredning til lymfeknuder, invation af parametrier eller manglende radikalitet i resektionsranden)
Patienter med primært dissemineret eller recidiverende sygdom; fx lever- lungemetastaser, metastaser til mediastinum eller halsrod, vurderes med henblik på evt. behandling med kemoterapi
Kombinationsbehandling med cisplatin/carboplatin og paclitaxel har vist øget overlevelse, responsrate, og progressionsfri overlevelse i forhold til cisplatin alene
Tillæg af bevacizumab har vist signifikant bedret overlevelse end ved kemoterapi alene, men pga. relativ høj risiko for perforation af hulorganer og fisteldannelse især hos strålebehandlede patienter, anbefales det at bevacizumab kun gives efter nøje overvejelse, såfremt pt. har udbredt sygdom i et område, der tidligere er bestrålet
Neoadjuverende behandling
Neoadjuverende kemoterapi anbefales ikke som standardbehandling til cervixcancer i FIGO stadium I og II
Down-sizing med neoadjuverende kemoterapi for at muliggøre fertilitetsbevarende kirurgi anbefales ikke som standardbehandling
Ved udbredt paraaortal lymfeknudemetastasering eller indvækst i pelvine naboorganer, kan man anvende neoadjuverende kemoterapi til down-sizing og efterfølgende kemo- stråleterapi med kurativt sigte
Immunterapi
Ved lokal avanceret cervixcancer (spredning til parametrier, lymfeknuder, øvrige bækkenstrukturer), dvs stadium III-IVA kan der give immunterapi med pembrolizumab i kombination med strålekemoterapi. Denne behandling er godkendt i Medicinrådet i januar 20257,8
Ved uhelbredelig livmoderhalskræft eller tilbagefald, kan der tilbydes behandling med immunterapi med pembrolizumab
Palliativ behandling
Forebyggende behandling
Henvisning
Fra almen praksis
Kvinder med symptomer fra underlivet og fund ved gynækologisk undersøgelse, der kunne pege i retning af patologi i livmoderhalsen, henvises til gynækologisk udredning i filterfunktion (gynækologisk speciallæge på hospital eller speciallægepraksis)
Kvinder med synlig suspekt tumor på livmoderhalsen henvises i kræftpakke
Ved mistanke om kræft eller kræftceller ved cervixcytologisk screening henvises i kræftpakke
Patienter, der ved screening kommer ud med abnorme celler skal ses af gynækolog, mens positiv Hr HPV og normale celler ikke udløser henvisning (der er regionale forskelle, så orienter dig i forhold til din regionale vejledning). Dog skal disse kvinder kontrolleres med ny HPV test/cervixcytologi efter 12 måneder. Dette kan foregå hos egen læge
Fra gynækolog
Opfølgning
Der foreligger meget sparsom litteratur, der afdækker, hvilken opfølgning der er den optimale både fra patientens og fra sundhedsvæsenets synspunkt. Man afventer resultat af flere nationale og internationale studier, der i højere grad kan afdække patientens behov og på sikker vis balancere dette op mod at overse kurable tilbagefald. Sundhedsstyrelsen har i 2019 revideret opfølgningsforløbet og lagt det ind under de enkelte gynækologiske kræftsygdomme9
I opfølgningsperioden vil patienten være tilknyttet en gynækologisk afdeling, hvis hun har fået ren kirurgisk behandling og onkologisk afdeling, hvis hun også har fået efterfølgende kemoterapi og strålebehandling eller udelukkende fået onkologisk behandling
Et kontrolbesøg består oftest af gynækologisk undersøgelse og ultralydsscanning. Ved mistanke om recidiv tages eventuelt vævsprøver, og ved bekræftet tilbagefald foretages PET/CT-scanning
Hvis der er givet strålebehandling, foretages 1-2 helkropsscanninger i opfølgningsforløbet for at undersøge, om der er tegn på tilbagefald af sygdommen
Eventuelle senfølger udredes, og man vurderer, om patienten skal henvises til behandling af disse i egen kommune eller på hospitalet
Opfølgning efter kræftsygdom planlægges i samarbejde mellem patient og den behandlingsansvarlige afdeling
Patienten har krav på en opfølgningsplan og informeres om såkaldte alarmsymptomer*
Ved alarmsymptomer kan patienten selv henvende sig til den behandlingsansvarlige afdeling, eller henvises i kræftpakke (obs recidiv) via egen læge
*Alarmsymptomer:
Blødning fra skeden eller blødning ved samleje
Ændret udflåd fra skeden
Murrende vedvarende smerter eller tyngdefornemmelse i nedre del af maven og over lænden
Nyopstået hævelse af det ene eller begge ben
Blod i afføring eller besvær med at tisse
Urin –og/eller afføringsinkontinens
Nyopstået vejrtrækningsbesvær og tør hoste
Nyopstået og tiltagende træthed gennem de seneste 14 dage
Sygdomsforløb, komplikationer og senfølger samt prognose
Sygdomsforløb
Præcancrose
Generelt er risikoen for progression og chancen for spontan regression afhængig af sværhedsgrad af CIN. Man har ikke nøjagtige estimater af regressions- og progressionsrate, idet sådanne studier ikke kan udføres
Man bør være opmærksom på, at der er betydelig højere progressionsrate af alle grader af CIN hos immunsupprimerede kvinder, og at der hos menopausale kvinder kan ”gemme sig” højere grader af CIN eller cancer i transformationszonen, der er trukket op i cervikal-kanalen
CIN1: CIN1 forandringer vil ofte regrediere spontant. Cirka 1% vil ubehandlet progrediere til sværere grader af CIN. Dog opmærksomhed på risikogrupper jævnfør ovenfor
CIN2: Det estimeres, at ca. 15-18% vil progrediere til CIN3, mens 2-5% ubehandlet vil udvikle cancer
CIN3: Det estimeres, at ca. 30% af kvinder med CIN3 forandringer vil udvikle cervixcancer, såfremt de ikke behandles
Livmoderhalskræft generelt
En stor del af de patienter, der får konstateret livmoderhalskræft i Danmark, får stillet diagnosen tidligt og kan nøjes med et relativt lille kirurgisk indgreb. I disse tilfælde bevares fertiliteten
Sygdomsforløbet for livmoderhalskræft afhænger af stadiet på sygdommen og dermed hvilken behandling, man kan tilbyde patienten. Forløbet er derfor vanskeligt at beskrive, men generelt: jo større kirurgisk indgreb og jo mere omfattende strålebehandling, jo større risiko for senfølger
En stor del af de kvinder, der får livmoderhalskræft i Danmark, er unge, med små eller halvstore børn og midt i et aktivt arbejdsliv. Diagnosen livmoderhalskræft rammer dem ofte hårdt psykisk, og et nyligt dansk studie har vist øget risiko for nedsat arbejdsevne og langtidssygemelding blandt andet hos denne gruppe kvinder11
Man bør være opmærksom på at tilbyde henvisning til psykologisk rådgivning med offentligt tilskud og hos fx Kræftens Bekæmpelse
Komplikationer og senfølger
Komplikationer og senfølger efter radikal hysterektomi og lymfeknudefjernelse
Efter operation kan der opstå akutte komplikationer
Blødning og sårinfektion
Tidligt lymfødem
Urinretention
Sene komplikationer opstår indenfor de første 1-6 måneder efter operationen og opstår som følge af lymfeknudefjernelse eller skyldes påvirkning af de nerver, der er beliggende dybt i bækkenet
Lymfødem sv.t. mons pubis, bækken og femora12
Lymfødemrisiko er betydeligt mindre ved sentinel lymph node kirurgi sammenhold til lymfeknudefjernelse (5,6% vs 32,3% risiko for tidligt lymfødem)
Lymfeansamlinger i bækkenet
Persisterende vandladningsproblemer
Urinretention der kræver permanent selvkaterisation
Manglende vandladningstrang og evne til at igangsætte vandladningen
Tarmproblemer; kan være både forstoppelse og diare. Bedres ofte over tid
Seksuelle problemer
Problemer med manglende seksuel lyst, nedsat orgasmeevne og lubrikation
Følelse af afkortet skede (bedre over tid når sammensyningen i skeden bliver mere elastisk)
Smerter ved samleje eller frygt for smerter ved samleje
Komplikationer til stråleterapi
I umiddelbar forbindelse med strålebehandlingen vil de fleste få en eller flere af disse akutte strålebivirkninger, som forsvinder i månederne efter endt behandling:
Træthed
Diarré
Irritations-gener fra blæren
Rødme og irritation af huden
Sarte slimhinder i skeden
Sene strålebivirkninger
Sene strålebivirkninger opstår måneder til år efter endt strålebehandling. Mange af dem kan behandles eller mildnes. Andre som f.eks. tidlig overgangsalder og infertilitet er permanente. Bivirkningerne kan være:
Tarmproblemer
Ændret afføringsmønster med hyppigere og tyndere afføring
Oppustet mave og tendens til forstoppelse
Pludselig afføringstrang og i nogle tilfælde besvær med at holde på afføringen
Prognose
Der foreligger ikke overlevelsesdata med relation til FIGO 2018 stadieinddeling. Dette vil tage flere år at tilvejebringe, men vil på sigt give et betydeligt mere retvisende billede af overlevelse efter cervixcancer. Generelt vurderes det, at overlevelsen for tidlig cervixcancer er høj
5-års cancer-specifik overlevelse for stadium IA2 og IB på ca. 95% og en generel overlevelse på 92-94%
For patienter med lokal avanceret cervixcancer findes 5-års lokal kontrolrate på hhv. 98%, 91% og 75% for patienter med henholdsvis stadium IB, IIB og IIIB
5-års generel overlevelse på hhv. 83%, 70% og 42% for patienter med stadium IB, IIB og III
For patienter med stadium IVB sygdom er der ikke et kurativt intenderet behandlingstilbud. Der foreligger ikke opdaterede overlevelsesdata på denne patientgruppe. Kemoterapi kan være livsforlængende. Overlevelsen vil være overordentlig afhængig af sygdomsbyrden og tidligere behandling. Den estimerede 5-års overlevelse angives i litteraturen at være ca. 10%, og dette er også hvad der angives i ujusterede tal fra Dansk Gynækologisk Cancer Database
Prognostiske faktorer
Lymfeknudemetastaser
Tumor-embolier i kar og lymfebaner
Invasionsdybde
Tumorstørrelse og udbredning i bækkenet og i vagina
Alder og socioøkonomisk status
Baggrundsoplysninger
Definition
Livmoderhalskræft, cervix cancer, cancer cervicis uteri
Kræft udgået fra slimhinden i endo- eller ektocervix
Se også cervical intraepitelial neoplasi (CIN)
Stadieinddelingen er baseret en patologisk og en klinisk undersøgelse
Stadieinddeling - International Federation of Gynecology and Obstetrics (FIGO)
Livmoderhalskræft stadieinddeles iht FIGO 2018 og TNM
Overordnet inddeles cervixcancer i fire stadier:
Stadium I er sygdom lokaliseret til livmoderhalsen (mikroskopisk eller makroskopisk synlig)
Stadium II angiver sygdomsudvækst sv.t. parametrier eller i vagina
Stadium III angiver sygdomsudvækst til bækkenvæg(ge) eller nederste tredjedel af vagina eller spredning til lymfeknuder i bækkenet/paraaortalt
Stadium IVA angiver sygdomsspredning til blære eller endetarm og stadium IVB angiver fjernmetastaser.
For enkeltheder henvises til skema over stadieinddeling ovenfor
Forekomst
Globalt
Livmoderhalskræft er i Sub-Sahara Afrika og Sydamerika et væsentligt større problem end i Norden og de øvrige vestlige lande. I visse lande er incidensen mellem 30-50/ 100.000 /år
Der diagnosticeres ca. 500.000 nye tilfælde per år; heraf ca. 85% i udviklingslande
På trods af at livmoderhalskræft kan forebygges, døde 300.000 kvinder globalt af livmoderhalskræft i 2018
Danske tal
Den alderstandardiserede incidensrate i Danmark er 10/100.000/år
Dette svarer til, at der hvert år konstateres omkring 317-340 nye tilfælde af livmoderhalskræft i Danmark ifølge de nyeste tal fra perioden 2021-2023. Tallene har været let faldende de seneste år, blandt andet på grund af HPV-vaccination og screening, men det eksakte antal kan svinge fra år til år
Incidensen af livmoderhalskræft i Danmark er højst hos kvinder i 30-45 års alderen og hos kvinder >70 år
Oftest vises kurver over incidens af livmoderhalskræft med disse to incidenstoppe
Dette er dog næppe et udtryk for sygdommens naturhistorie, men med stor sandsynlighed et udtryk for at de kvinder, som i dag er i de ældre aldersgrupper, tilhører fødselsårgange, som har haft en høj incidens af livmoderhalskræft livet igennem, og som ikke har været screenet i samme omfang som de senere fødselsårgange
Det er således forventeligt, at man i fremtiden alene vil se en incidenstop omkring 35-45 år
Ætiologi og patogenese
Mindst 99% af alle tilfælde af livmoderhalskræft forekommer blandt kvinder med persisterende infektion med høj-risiko HPV
Livstidsrisikoen for at få en HPV-infektion er ca. 80%
I langt de fleste tilfælde (ca. 90%) forsvinder infektionen igen inden for 6-24 måneder, men hos nogle kvinder persisterer den13
HPV findes i ca. 200 forskellige genotyper, hvoraf 40 kan inficere anogenitalregionen
Tretten genotyper anses for at være onkogene (dvs. kræftfremkaldende) og betegnes høj-risiko-typer(hr-HPV).
To genotyper, 16 og 18, er tilsammen skyld i omkring 70% af alle livmoderhalskræfttilfælde13
Syv af de onkogene HPV-typer (16/18/31/33/45/52 og 58) antages at være årsag til 90% af cervixcancer-tilfælde
I de sjældne tilfælde, hvor der ikke påvises HPV-infektion ved livmoderhalskræft, har undersøgelser vist, at det oftest skyldes, at det rent teknisk ikke var muligt at påvise virus ved laboratorieundersøgelse, eller at kræften ikke udgik fra livmoderhalsens celler
Sygdomsudviklingen fra smitte med hr-HPV til cervikal intraepithelial neoplasi (CIN) til cancer tager oftest mange år (15-20 år) hos kvinder med normalt immunforsvar
Hos kvinder med nedsat immunforsvar er der øget risiko for (hurtig) progression af CIN til cancer
Livmoderhalskræft opstår normalt i transformationszonen i livmoderhalsen og spreder sig til den øvrige del af livmoderhalsen, vagina, parametrier og bækkenorganer
Livmoderhalskræft kan spredes lymfogent til regionale lymfeknuder og hæmatogent til andre organer
Patologi
Planocellulært karcinom (ca. 75-80 %) udgår fra pladeepithelet i transformationszonen
Adenokarcinom (ca. 20 %) udgår fra cylinderepitelet i cervikalkanalen
Andre karcinomer er clearcelle karcinom, neuroendokrint karcinom og adeno-squamøst karcinom
Malignt melanom kan forekomme på livmoderhalsen, men er sjældent
Endelig kan mesenchymale tumorer forekomme på livmoderhalsen
Disponerende faktorer
Man har længe debatteret, om der kan være en genetisk predisposition til livmoderhalskræft
Et nyligt studie har fundet ny evidens og foreslår en mulig genetisk disposition i apoptose og immunfunktionen
Dette skal i fremtiden yderligere belyses i studier af værtsfølsomhed, viral genetisk variation og epigenetiske faktorer, og involverer fortsat hrHPV som væsentligste ætiologiske årsag til cervixcancer
ICPC-2
ICD-10/SKS-koder
Patientinformation
Link til patientinformation
Lindrende behandling ved fremskreden kræftsygdom
Links til øvrig patientinformation
Link til vejledninger
Animationer
Illustrationer
 Copyright Ugeskr Læger, anvendt med tilladelse. Jensen PT og Mogensen O. Robotkirurgi er bredt implementeret indenfor gynækologien i Danmark, Ugeskr Læger 2022; 184 (36):V12210942 PMID: 36065868
Copyright Ugeskr Læger, anvendt med tilladelse. Jensen PT og Mogensen O. Robotkirurgi er bredt implementeret indenfor gynækologien i Danmark, Ugeskr Læger 2022; 184 (36):V12210942 PMID: 36065868